ОНМК вне зависимости от своего типа является терапевтической патологией, которая имеет под собой органический субстрат. Говоря более доступным языком, инсульт – это заболевание, при котором патогенетические механизмы формируют очаг некроза в коре головного мозга (будет дальше по тексту упоминаться как ГМ) или же в подкорковых структурах. Соответственно, это будет органическое поражение, а вся наличествующая клиника определяется его размерами и местом дислокации.
Как известно, нейроклетки (нейроны) восстанавливаются очень медленно, и собственных сил организму ни за что не хватит, дабы восстановить погибший очаг – даже в том случае, если же он будет занимать совсем немного места.
ГМ – это наиболее сложно устроенная структура человеческого организма, так что даже незначительное ее поражение приведет к катастрофическим последствиям.
С учетом всего вышесказанного, становится понятно, что восстановить погибшие клетки не получится. Именно поэтому все подходы к лечению и реабилитации больных, перенесших ОНМК, направлены исключительно на то, чтобы способствовать совершенствованию работы нейроклеток, оставшихся в живых. На сегодняшний день это единственный подход, который позволяет добиться относительно неплохих результатов при своевременно оказанной квалифицированной медицинской помощи.
Однако есть один немаловажный момент – все эти алгоритмы работают, только если остановилось распространение патологического очага некроза. В противном случае, когда близлежащие клетки продолжают погибать, терапевтические методики оказываются совершенно бессмысленными, и единственно возможным выходом из ситуации становится хирургическое вмешательство. Да и то – не факт, что нейрохирурги возьмутся за выполнение такой сложной процедуры, здесь решение принимается за секунды, причем берется во внимание только лишь соотношение возможной пользы и риска.
Виды хирургического вмешательства
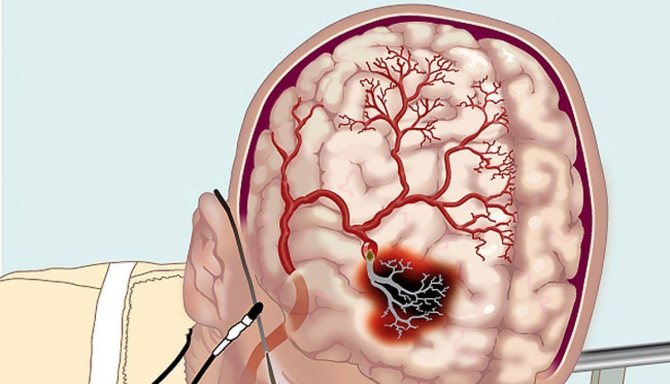
Нейрохирургические операции (имеются в виду вмешательства на ГМ) проводятся как при ишемических ОНМК, так и при геморрагических. При манифестации кровоизлияний в мозг зачастую возникают инсульт-гематомы, а также не исключено возникновение спонтанного субарахноидального кровоизлияния, обусловленного разрывом аневризмы. Этот термин подразумевает мешотчатую деформацию сосуда – увеличивается многократно его диаметр за счет истончения стенки. Имееющее глубинную локализациюкровоизлияние во многих случаях ассоциировано с прорывом крови в систему желудочков ГМ. В свою очередь, этот патофизиологический механизм приводит к нарушению ликвороциркуляции и появлению так называемой гидроцефалии окклюзионной этиологии. Основными целями, которые преследует хирургическое лечение, принято считать следующие:
- Обеспечение максимально допустимого удаления сгустков крови при минимуме погибших нейроклеток вещества ГМ.
- Нормализация локального и общего давления внутри черепной коробки. При наступлении внезапного САК, который вызван разрывом аневризм сосудов, ответственных за обеспечение трофики тканей ГМ, осуществляется в кратчайшие сроки клипирование аневризмы. Альтернативный вариант решения вопроса — выполнение внутрисосудистого вмешательства при помощи койлов (спиралей).
В некоторых клинических ситуациях операция при инсульте головного мозга не представляется без предварительной медикаментозной подготовки.
Вначале пациента будут на протяжении определенного промежутка времени интенсивно лечить в отделении ОРИТ, путем введения ему препаратов, действие которых направлено не только на улучшение кровообращения головного мозга, но и еще на оптимизацию работы всей сердечно-сосудистой системы (далее по тексту она будет упоминаться как ССС).
Как правило, такой подход оправдан при наличии некротического очага, который возник по причине ишемизации тканей ГМ. Иначе говоря, вначале все делается для того, чтобы был обеспечен прилив питательных веществ и кислорода к оставшимся в живых нейроклеткам, которым предстоит взять на себя «ответственность» за поддержание нервной системы в функциональном состоянии. Только при соблюдении этого условия можно будет смело приступать к удалению отдельно взятого очага, причем выполняется резекция не четко по границе демаркационного отделения, а с небольшим захватом здоровой ткани. Это необходимо, чтобы исключить вероятность распространения патологического процесса после проведения оперативного вмешательства.
Противопоказания
Основными факторами, которые берутся во внимание при принятии решения о целесообразности проведения операции после манифеста ОНМК считаются следующие:
- Возраст пациента, с которым приключился инсульт.
- Общее состояние его организма, характеристики показателей функциональной активности нервной системы.
Несмотря на то что зачастую проведение хирургического вмешательства является единственным возможным шансом человека на выздоровление, есть определенный перечень категорических противопоказаний к этой методике лечения, а именно:
- Возраст человека более 70 лет.
- Присутствие в анамнезе тяжелой соматической патологии (к таковым относится сахарный диабет, а также почечная, печеночная, сердечно-сосудистая, легочная патология в стадии суб- и декомпенсации, кроме того, значительные проблемы со стороны свертываемости крови, септические и онкологические заболевания).
- Нарушение сознания, которое квалифицируется как кома. В том случае, если же имеет место хотя бы одно, а уж тем более несколько из перечисленных выше противопоказаний, оперативное вмешательство либо вообще исключается, либо же откладывается до момента наступления нормализации состояния пациента. Есть несколько частных израильских клиник, где берутся за выполнение оперативного вмешательства на головном мозге при наличии указанных противопоказаний, но выживаемость, а тем более реабилитация, там мизерные.
Это важно!
Многие люди (как правило, это родственники больных) настаивают на том, чтобы лечение даже самых сложных клинических случаев проводилось не хирургическим путем, а с использованием средств народной медицины. Зачем «резать» и платить «непонятно за что», если операции можно избежать – ведь есть же такие замечательные средства, как фитопрепараты и апитерапия (лечение продуктами жизнедеятельности пчел).
На самом деле, все эти средства не имеют никакого отношения и близко к обеспечению нормальной работы ГМ, а тем более к его восстановлению после произошедшей сердечно-сосудистой катастрофы.
И придерживание подобной точки зрения зачастую приводит к гибели больных – по той простой причине, что их родственники не дают согласия на проведение оперативного вмешательства в тот момент, когда оно реально может еще спасти жизнь. Что самое интересное, после этого они обвиняют врачей в том, что те якобы неправильно лечили болезнь или же организовали не должным образом уход за пациентом. О чем можно говорить, если люди привыкли доверять источникам информации сомнительного характера, а не профессиональным докторам!
Реабилитация после трепанации
Вскрытие черепной коробки редко обходится без негативных последствий для организма. После столь агрессивной процедуры тело человека постепенно восстанавливается до изначального состояния. Нередко ему требуется профессиональная помощь. Сроки возвращения пациента к привычной жизни зависят от его возраста, типа перенесенного заболевания, качества работы врача, общего состояния организма.
Реабилитация после трепанации черепа направлена на:
- сглаживание или устранение последствий операции;
- выявление факторов риска и профилактику осложнений;
- борьбу с нарушениями в работе мозга;
- предупреждение повторного развития изначальной проблемы.
Независимо от типа вмешательства первые 10 суток после операции считаются критическими.
В этот период пациента нельзя перегружать. Все ограничивается профильным медикаментозным лечением, уходом за раной и отдыхом. Затем прием лекарств дополняют физиотерапией, тестированием функций мозга, щадящей физической активностью. При необходимости проводятся сеансы с психотерапевтом.
Показания к проведению операции
Хирургическое вмешательство выполняется исключительно по назначению врача и может быть рекомендовано как при ОНМК геморрагического типа, так и при ишемическом. Цели, которые преследует хирургическое вмешательство, можно охарактеризовать следующим образом:
- Профилактика увеличения размеров некротического участка – риск развития этих осложнений есть в том случае, если же отмечаются признаки окклюзии сосудов магистральных артерий, снабжающих голову и шею.
- Непосредственное удаление последствий ОНМК, который уже свершился;
Оперативное вмешательство при геморрагических инсультах, как правило, выполняется при кровоизлияниях в ГМ, из которых впоследствии развиваются инсульт-гематомы. Подобного рода проблема возникает после разрыва аневризмы. Кровоизлияния, в частности, глубинные приводят к тому, что кровь разливается в систему желудочков ГМ. В том случае, если операция не будет проведена в кратчайшие сроки, подобного рода состояние станет причиной манифеста так называемой окклюзионной гидроцефалии — частичной обтурации или тотальной блокаде одного-двух отверстий, расположенных между желудочками.
Если несмотря на проводимое терапевтическое лечение, у пациента с ОНМК любого вида имеет место сильная боль, то нужно проводить операцию. Скорее всего, этот синдром связан с повышением давления внутри черепной коробки, а значит, имеют место проблемы с циркуляцией ликвора. В данной ситуации нетрудно будет догадаться, что причиной возникновения всех этих проблем является некроз определенного участка тканей ГМ. Соответственно, можно спасти жизнь больному только при скорейшем дренировании головы и выведении черепно-мозговой жидкости, а также при условии удаления некротизирующегося участка, который продолжает увеличиваться в размерах.
Многие инсультники находятся в коме – какая-либо клиника неврологической активности у них отсутствует вообще. Логично предположить, что их мозг подвергся крайне неблагоприятному воздействию, и при удалении омертвевшего участка появились бы шансы на спасение, однако на практике все обстоит несколько иначе. К сожалению, все попытки провести операцию на тканях ГМ у пациентов, которые находились в коматозном состоянии, не увенчались успехом ( летальность была 100%).
Восстановление больных, которым выполнили хирургическое вмешательство, проходит точно так же, как и в тех случаях, когда применялось одно лишь терапевтическое лечение.
В обоих случаях из работы «выключался» целый участок головного мозга – для функционирования ЦНС нет большой разницы относительно того, был ли он удален или замещен соединительной тканью.
Анемия
Анемия (малокровие) частое состояние после любого хирургического вмешательства. Она может быть ликвидирована, по крайней мере частично, если употреблять в пищу продукты, богатые железом, например шпинат, изюм или нежирное красное мясо (последнее — в умеренном количестве).
Ваш доктор может рекомендовать принимать таблетки, содержащие железо, Это лекарство подчас раздражает желудок, так что лучше его принимать вместе с едой. Учтите, что это может окрасить кал в темный цвет и быть причиной запоров.
Возможные последствия операции
Открытое хирургическое вмешательство в значительной мере связано с высоким риском для жизни пациента. Эффективность и безопасность проводимой трепанации напрямую зависят от оперативности оказания первой помощи, возраста больного человека и тяжести инсульта. Хирургия не всесильна, поэтому в некоторых случаях возникают серьезные осложнения после оперативного лечения. Отмечаются такие последствия краниотомии:
- эпилепсия;
- внутричерепное кровотечение;
- обширный отек;
- нарушение лостности тканей и сосудов;
- инфицирование;
- частичный или полный паралич;
- проблемы с памятью и речью;
- потеря веса;
- упадок сил;
- неправильное пищеварение;
- временное помутнение рассудка;
- тошнота и рвота;
- головокружения и мигрени;
- трудности с восприятием действительности.
В некоторых случаях возможно возникновение повторного инсульта после операции. Рецидив связан со слабостью стенок сосудов и артерий. Во время хирургического вмешательства иногда повреждаются здоровые ткани. В будущем это приводит к повторным кровоизлияниям в мозговую полость.
Если же в нейрохирургическом стационаре была сохранена функция мозговой активности в результате оперативного вмешательства – это очень хорошо, и прогноз для выздоровления будет относительно благоприятным. Даже когда лопнул сосуд и кровь разлилась по подпаутинному пространству – в том случае, если операция будет проведена в первые минуты развития САК, а затем должным образом ухаживали за больным, можно будет добиться значительных успехов.
Но очень важно после операции у пациентов стабилизировать уровень артериального давления. Даже гипертензия первой степени может привести к рецидив-инсульту со всеми вытекающими из этого последствиями.
Причины инсульта
Главной причиной развития инсульта является острое нарушение кровотока в одной из частей мозга из-за перекрытия или разрыва сосуда. Способствовать этому опасному для жизни состоянию может как ряд определенных факторов, так и обширный перечень болезней, приобретающих со временем хронический и запущенный характер.
К заболеваниям и патологическим состояниям, провоцирующим развитие инсульта вне зависимости от его формы и механизма развития, относят:
- артериальную гипертензию;
- атеросклероз;
- болезни крови (нарушение свертываемости, дисглобулинемия, лейкоз);
- васкулиты (воспаление сосудистых стенок);
- врожденные пороки развития сосудистой системы;
- стеноз сонных артерий;
- аневризмы;
- кардиоваскулярные нарушения – пороки сердца, перенесенный эндокардит или инфаркт миокарда, мерцательная аритмия;
- тяжелые инфекционные болезни, приводящие к разрушению сосудов (гепатит С, ВИЧ, хламидиоз);
- сахарный диабет;
- наследственные болезни (например, синдром Вильямса);
- приступы мигренозного статуса;
- онкологию (сосуды перекрываются опухолевидными клетками).
Повысить вероятность возникновения инсульта могут следующие неблагоприятные для организма факторы:
- возраст – наиболее подверженными риску возникновения инсульта считаются люди старше 50-ти лет, однако с каждым годом наблюдается все больший рост молодых людей, перенесших инсульт;
- стрессы, провоцирующие повышение артериального давления;
- привязанность к вредным привычкам (курению, алкоголю, наркотикам);
- длительный прием некоторых лекарств, воздействующих на обменную и эндокринную систему (например, контрацептивов с большим количеством эстрогена);
- ожирение;
- наследственная предрасположенность.
Инсульт может произойти также из-за внутричерепной травмы, в результате которой сосуд сдавливается гематомой или разрывается от сильного механического воздействия.
Как уменьшить риск осложнений?
Эффективность оперативного лечения обусловливается, в значительной степени, индивидуальными физиологическими особенностями каждого пациента. Понятное дело, что всех рисков предусмотреть невозможно по определению, но провести комплексное обследование организма надо в обязательном порядке.
Реабилитационный процесс длится несколько лет, но в медицинском учреждении инсультник пребывает не более 2-3 месяцев, когда будут купированы неврологические нарушения и вероятность риска рецидива кровоизлияния в мозг. Удаление послеоперационных швов осуществляется на 10-14 день, но след от проведенного вмешательства будет виден еще несколько месяцев.
Каждый больной, пусть даже и безнадежный, все-таки надеется на чудесное спасение, и если уже принято решение о том, что должно проводиться хирургическое вмешательство, то необходимо сделать все возможное для того, чтобы не только реализовать ожидаемый эффект, но и обеспечить должный уровень безопасности. Да, хирургия дает намного более заметные результаты, чем медикаментозный подход, и для того, чтобы предложенная методика лечения дала только положительный эффект, необходимо будет тщательно изучить анамнез пациента и ознакомиться с наличествующими сопутствующими патологиями.
Поймите правильно, совсем необязательно отказываться от запланированной операции тотчас после обнаружения сопутствующей патологии — достаточно будет включить в перечень премедикации специальные препараты, которые исключат вероятность ее обострения. После этого может быть проведена «чистка» ГМ от продуктов некротического распада безо всяческого вреда для организма.
Восстановительные мероприятия
Трепанация черепа при инсульте необходима, чтобы предотвратить развитие сложных патологий и болезней мозга. Восстановительный период должен помочь пациенту вернуться к нормальной жизни.
Восстановительные мероприятия позволяют:
- устранить последствия трепанации черепа;
- не допустить развития любых осложнений;
- восстановить все жизненные функции организма как можно быстрее.
Процесс восстановления должен протекать по определенной схеме: действия будут зависеть от вида трепанации. Снятие швов происходит примерно через 10 дней, и пациента могут отпустить домой.
Но в стационаре уже начинается восстановление пациента:
- Для снятия боли используют лекарственные препараты. Еще будет необходима терапия, которая не позволит развиться любой инфекции.
- Обязательно проводится проверка работы всех функций головного мозга.
- Раны обрабатываются антисептиками и регулярно проводятся перевязки.
- И также важна профилактика различных болезней.
При этом обязательно назначают лекарственные препараты, которые могут улучшить кровотечение по сосудам. Все средства назначает только врач. Он же рекомендует и проведение всех восстановительных мероприятий.